Parodontitisbehandlung
Parodontalerkrankungen sind weit verbreitet. 
Aktuelle Untersuchungen zeigen: 53% der Erwachsenen leiden unter einer mittelschweren Parodontitis und 21% sogar unter einer schweren Form. Bei den Senioren sind 48% von einer mittelschweren und 40% von einer schweren Erkrankung betroffen.
Besteht bereits eine Parodontitis (= Entzündung des knöchernen Zahnhalteapparates), ist auch hier eine Früherkennung wichtig, weil mit zunehmender Schwere der Erkrankung das knöcherne Stützgewebe irreversibel zerstört wird und damit auch deren Behandlung schwieriger wird.
Wie entstehen Gingivitis und Parodontitis?
Wenn durch unzureichende Zahnreinigung die Menge der Bakterien zunimmt, gefährliche Keime vermehrt auftreten oder wenn der Körper in seiner natürlichen Abwehr geschwächt ist, entwickeln sich Gingivitis und später Parodontitis.
Eine Parodontitis entwickelt sich allmählich aus einer unbehandelten Gingivitis und tritt anfangs nur an einzelnen Stellen auf.
Eine Dysbiose entsteht, wenn Sie die falschen Bakterien füttern!
Eine Dysbiose kann durch Ernährung und Probiotika beeinflusst werden und so neben der eigentlichen Zahnfleischbehandlung zu einem positiven Heilungsverlauf beitragen.
Weiter Informationen zum Thema "Ernährung und Mundgesundheit" erfahren Sie im Podcast Ernährung und orale Gesundheit | IZZBW.
Zu den Risikofaktoren zählen allgemeine Grunderkrankungen (z.B. nicht eingestellte Zuckerkrankheit oder Bluthochdruck), Störungen des Immunsystems, Stress und Rauchen.

Eine Parodontitis begünstigt andererseits aber auch Krankheiten wie Arteriosklerose, koronare Herzkrankheiten und Herzinsuffizienz.
Sie kann aber auch langfristig das Risiko für Herzinfarkte und Schlaganfälle steigern.
Umso wichtiger ist es, Parodontitis ernst zu nehmen und behandeln zu lassen.
Unser Therapiekonzept
Wir bieten Ihnen ein umfassendes, wissenschaftlich fundiertes Konzept zur Behandlung von Parodontose, welches folgende Behandlungsphasen beinhaltet:- strukturierte Parodontal- oder Zahnfleischbehandlung bestehend aus 4 Phasen:
- Vorbehandlung: Durchführung einer professionellen Zahnreinigung, individuelle Einweisung in eine angepasste Mundhygiene und Kontrolle der Entzündung
- die eigentliche Behandlung, sog. antiinfektiöse Parodontaltherapie
- Nachsorge und Wundheilung
- Kontrolle des Behandlungserfolges, sog. Reevaluation
- ggf. chirurgische Therapie, falls indiziert Gewebeaufbau mit Knochenregeneration durch Schmelz-Matrix-Proteinen
- immer: die lebenslange unterstützende Parodontaltherapie zur Sicherung des Behandlungserfolges im Sinne einer medizinischen Therapie
- Und wenn der Zahnhals freiliegt: Deckung von freiliegenden Zahnhälsen und Zahnfleischrezessionen
Sie möchten mehr wissen: Dann lesen Sie weiter und erfahren mehr über unsere Kompetenz
Die strukturierte Parodontalbehandlung
Am Anfang jeder Zahnfleischbehandlung steht eine intensive klinische und röntgenologische Befundung.
-
Vorbehandlung (1 bis 2 Sitzungen)

Durch Demonstration verschiedener Reinigungsinstrumente lernen Sie, wie Sie die Effektivität der häuslichen Mundhygiene verbessern können. Gleichzeitig werden individualisierte professionelle Zahnreinigungen durchgeführt. Damit werden die Zähne von erreichbaren Belägen und Auflagerungen befreit und die Bakterienmenge verringert. Die Entzündung geht zurück. -
Die antiinfektiöse (nicht-operative) Parodontal- oder Zahnfleischbehandlung(1 bis 2 Sitzungen)
Mit speziellen Instrumenten (Ultraschall, Handinstrumente, medizinische Spüllösungen) werden Bakterienkolonien und deren harte Auflagerungen, sog. Konkremente, von den Wurzeloberflächen entfernt. Anschließend werden Bakterien mit dem Laser in der Tiefe der Taschen aufgespürt und gezielt mit kleinen Laserlichtimpulsen verdampft. Zusätzlich regt der Laser die Mikrozirkulation an und beschleunigt die Heilung. Um eine Neuinfektion bereits behandelter Areale durch Krankheitserreger aus noch nicht behandelten Zahnfleischtaschen zu verhindern, hat sich die Durchführung der Parodontalbehandlung in ein bis zwei Sitzungen innerhalb 24 Stunden bewährt. Gleichzeitig wird unterstützend eine Keimzahlreduktion in möglichst allen oralen Nischen durch die Behandlung mit Chlorhexidin durchgeführt (sog. Full Mouth Desinfection). -
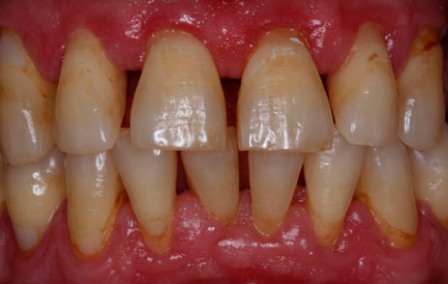 Die Nachsorge (2-3 Sitzungen innerhalb 4 Wochen)
Die Nachsorge (2-3 Sitzungen innerhalb 4 Wochen)
Das behandelte Zahnfleisch benötigt zur Wundheilung 28 Tage. In dieser Phase ist das Risiko einer Neuinfektion besonders hoch. Deshalb bedarf es für diese Zeitspanne einer intensiven Nachsorge. In den einzelnen Nachsorgesitzungen werden methodisch strukturierte Zahnreinigungen durchgeführt, die dafür sorgen, dass sich auch an schwer zugänglichen Stellen keine neuen Bakterienkolonien ansiedeln können. Zusätzlich werden medikamentöse Spülungen durchgeführt und/oder medizinische Gele in die Zahnfleischtaschen installiert. -
Reevalutation bzw. Neubewertung
Nach Abschluss der Nachsorge erfolgt erneut eine parodontologische Befunderhebung. Sind keine Blutungen und erhöhten Sondierungswerte mehr erkennbar, ist die eigentliche Parodontitisbehandlung erfolgreich abgeschlossen und Sie werden in die sog. unterstützende Parodontitis-Therapie, auch Recall oder Erhaltungstherapie genannt, aufgenommen.
In Ausnahmefällen können einzelne Parodontien (Zahnhalteapparat eines einzelnen Zahnes) immer noch entzündet sein. Hier sind weitere Behandlungsschritte nötig, die individuell mit Ihnen besprochen werden.
Regeneration des Zahnhalteapparates mit Schmelz-Matrix-Proteinen
Nach der antiinfektiösen Therapie ist das Gewebe im Mund zwar entzündungsfrei. Dennoch haben sich Teile des Knochens, in dem die Zähne verankert sind, irreversibel abgebaut. Der Körper versucht diese Verletzung wieder aufzubauen, was ihm jedoch nur über ein Reparaturgewebe gelingt. Echter Knochen wird nicht gebildet. Das gebildete Bindegewebe hat im Unterschied zum Knochen keine stabilisierende Wirkung und ist anfälliger für Neuerkrankungen.
Das Ziel einer regenerativen Zahnfleischbehandlung ist die Wiederherstellung aller durch die Parodontose zerstörten Strukturen, einschl. des stabilisierenden Knochens. Dies gelingt in besonderen Fällen mit sog. Schmelz-Matrix-Proteinen, die in einem einmaligen chirurgischen Eingriff in eine Knochentasche eingebracht werden.
Schmelz-Matrix-Proteine werden während der Zahnentwicklung vom Körper selbst hergestellt. Bei der Knochenregeneration werden diese Proteine von außen zugeführt, so daß der Körper mit der Gewebebildung erneut beginnt. Dieser Prozess läuft für den Patienten völlig unbemerkt und über Monate ab. So können ehemals tiefe Zahnfleischtaschen durch neues Gewebe und Knochen wieder gefüllt werden.
Schmelz-Matrix-Proteine sind wissenschaftlich gut dokumentiert, Allergien oder sonstige Nebenwirkungen nicht bekannt. Sie sind tierischer Herkunft.
Die lebenslange Nachsorge, auch UPT (=unterstützende Parodontitis-Therapie) oder Recall
Damit kein Rezidiv (Rückfall) auftritt, gibt es die sog. unterstützenden Parodontal- oder Erhaltungstherapie. Diese führen wir strukturiert und computerunterstützt stets nach dem gleichen Ablauf durch. So ist die Behandlung auch bei einem Wechsel der Prophylaxeassistent/-in gewährleistet.
-
die individuell festgelegten Nachsorgetermine zur Kontrolle Ihrer parodontalen Gesundheit einhalten und
-
risikoabhängig individuell strukturierte professionelle Zahnreinigungen von unserem Prophylaxeteam durchführen lassen.
.jpg)
Spezialfall: Deckung von Zahnfleischrezessionen und freiliegenden Zahnhälsen
Ein modernes Behandlungskonzept beim Spezialisten für Parodontologie bietet Ihnen auch die Möglichkeit, freiliegende und deshalb empfindliche Zahnhälse als Folge von Zahnfleischrezessionen plastisch zu decken.Dadurch verschwinden in der Regel Zahnüberempfindlichkeiten und sog. "lange" Zähne.

Deckung eines freiliegenden Zahnhalses
durch Mukogingivalchirurgie


durch Mukogingivalchirurgie

